1
Introdução
A osteoartrose (osteoartrite; doença articular degenerativa) é a forma
mais comum de reumatismo e uma das doenças mais prevalentes no ser
humano. É um dos principais motivos de consulta em Medicina Geral e
Familiar, é uma das principais causas de absentismo ao trabalho e
encontra-se intimamente ligada à incapacidade e dependência registada
depois dos sessenta anos. A osteoartrose (OA) define-se como:
1. Um
conjunto heterogéneo de situações clínicas com características patológicas
e radiológicas comuns.
2. Degenerescência da cartilagem articular, acompanhada por uma reacção
hipertrófica do osso subcondral e marginal.
3. Alterações radiológicas que incluem estreitamento da interlinha
articular, esclerose subcondral e osteofitose marginal.
4. Mais frequente a partir dos quarenta anos, com particular predilecção
pelos joelhos, ancas, mãos e coluna vertebral.
5. As manifestações clínicas incluem a dor ao movimento, a rigidez
articular após repouso e a diminuição da amplitude dos movimentos.
O
tratamento da OA é paliativo e incide no alívio da dor, do desconforto e
da incapacidade funcional das articulações atingidas, através de meios
farmacológicos, físicos e cirúrgicos.
2
A osteoartrose na medicina geral e familiar
A AO é um dos principais motivos de consulta em medicina geral e
familiar. Estima-se que afecta 5% a 10% da população em geral e 85% da
população com mais de 75 anos. Num estudo feito nos Estados Unidos sobre
a OA sintomática do joelho e da anca foi estimada uma incidência de
200/100 000 pessoas/ano. Os factores de risco para a OA podem ser vistos
como actuando através de dois mecanismos patogénicos principais:
1. Factores
que influenciam a predisposição para a OA:
A Obesidade está principalmente associada à OA dos joelhos, não
havendo ainda explicações claras para esta associação.
A Hereditariedade como factor etiológico da OA está associada à
variante poliarticular. Parece poder dever-se a uma anomalia do código
genético para a síntese do colagéneo.
No sexo feminino a forma poliarticular de OA é predominante, sugerindo a
mediação hormonal na sua patogénese. Por isso a prevalência desta
forma de OA parece aumentar após a menopausa.
A Osteoporose. Vários estudos indicam a associação negativa da
OA com a osteoporose.
A Hipermobilidade devida a laxidão ligamentar aumenta o risco de
OA.
Outras Doenças A OA está associada a outras doenças como a
diabetes mellitus, a hipertensão arterial, a hiperuricémia, a hemofilia,
etc.
2. Factores biomecânicos anormais.
Traumatismos - meniscos e lesões dos ligamentos do joelho estão
associados com à OA desta articulação. A fractura do fémur está
associada à OA da anca, a da tíbia à OA do tornozelo, a do úmero à OA
do ombro e a fractura do escafoide à OA do punho.
Ocupação - O uso repetitivo de articulações inerente a algumas
profissões e actividades (desportistas, agricultores, etc.), predispõe
ao aparecimento da OA.
3
Classificação das OA
A heterogeneidade da OA levou a diversas classificações. As mais úteis
em Medicina Geral e Familiar são:
1.
Segundo a etiologia
Primárias ou idiopáticas - quando a causa é desconhecida.
Secundárias
Metabólicas - Acromegalia, hemocromatose, hemofilia, etc.
Anatómicas - Doença de Perthes, luxação congénita da anca, síndroma
de hipermobilidade, etc.
Traumáticas - Grandes traumatismos articulares, traumatismos articulares
crónicos, fracturas articulares e cirurgia articular.
Inflamatórias - Artrites sépticas e outras artropatias inflamatórias.
2.
Registo descritivo
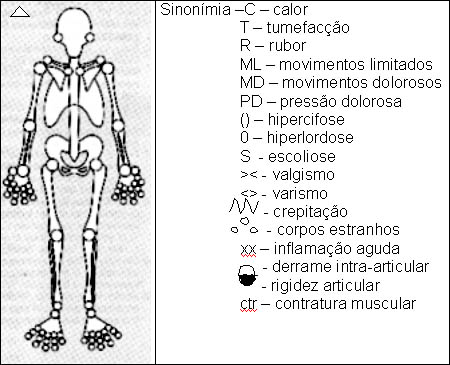
9
Quadro I
Registo descritivo
4
Clínica e diagnóstico da osteoartrose
10
Quadro II
|
Sintomas
e sinais da osteoartrose
|
Sintomas
-Ausência de manifestações sistémicas
-Dor ao movimento (dor em repouso nas formas severas)
-Rigidez não superior a 30 minutos, após repouso
-Contratura muscular
-Diminuição da amplitude dos movimentos
-Sensação de instabilidade articular
-Pouco frequente antes dos 40 anos |
Sinais
-Dor local
-Tumefacção articular
-Crepitação
-Sinais inflamatórios moderados
-Osteofitos palpáveis
-Deformidade articulares |
Características gerais das OA
As características comuns das OA são:
O aparecimento é geralmente lento e insidioso e os doentes não conseguem
referir a altura e natureza dos primeiros sintomas. As queixas iniciais
referem-se habitualmente a dor difusa e intermitente, relacionada ou
imediatamente após o uso da articulação doente. Uma sensação de
tumefacção dos músculos envolventes pode ocorrer, assim como uma redução
da amplitude dos movimentos.
A dor é o sintoma mais importante da OA. Quase todos os doentes com AO
sintomática referem dor relacionada com o uso da articulação afectada,
que aparece segundos ou minutos após o início do movimento. Menos de
metade dos doentes com OA sintomática refere dor em repouso e
aproximadamente 30% referem dores nocturnas.
A OA é frequentemente acompanhada de contractura muscular, o que pode
provocar grande dor quando sujeita a traumatismo.
Por via de regra, não há correlação entre a intensidade da dor e os
achados radiológicos, sendo frequente encontrarem-se alterações radiológicas
importantes em doentes assintomáticos.
Causas
possíveis de dor:
1. Aumento da pressão intra óssea.
2. Sinovite.
3. Sindromas periarticulares secundários às alterações provocadas pela
OA.
4. Dores musculares
Muitos doentes com OA dizem também ter fraqueza dos músculos que
envolvem as articulações afectadas.
Os doentes com OA referem frequentemente sensação de rigidez articular
no início dos movimentos. Muitos dizem ter necessidade de «aquecerem» a
articulação para melhorarem o seu desempenho. Contrariamente ao que se
passa com a artrite reumatóide a rigidez matinal na OA raramente dura
mais do que 30 minutos. A rigidez parece dever-se à sinovite que é
habitual na OA.
É frequente a redução da amplitude dos movimentos das articulações
atingidas pela OA. Esta situação deve-se às alterações anatomopatológicas
entretanto surgidas.
A sensação de instabilidade articular (parece que a articulação vai
ceder) referida por muitos doentes, não é necessariamente acompanhada de
evidência de laxidão dos ligamentos ou de destruição articular
significativa. Este sintoma parece dever-se mais ao mau funcionamento
muscular do que a anomalias articulares.
Crepitação ao movimento é normalmente sentida nas articulações
atingidas por OA, podendo ser audível nos estádios mais avançados da
doença. A crepitação articular acompanha toda a amplitude do movimento.
As articulações atingidas por OA apresentam muitas vezes sinais inflamatórios
e evidência de destruição articular como por exemplo a deformidade em
varo e a instabilidade das articulações.
A perda de função a que a OA conduz é fundamentalmente provocada pela
dor, mas factores como a fraqueza muscular e a diminuição da amplitude
dos movimentos podem ser importantes.
5
Características específicas da OA das diversas articulações
As articulações mais frequentemente atingidas pela OA são os joelhos,
as mãos as articulações coxo-femurais e as da coluna vertebral.
OA dos
joelhos (gonartrose) - A gonartrose é uma das OA mais frequentes e
aquela em que a obesidade parecer ser uma das principais causas. A
gonartrose primária é frequentemente bilateral. Geralmente tem uma evolução
lenta. Podem encontrar-se afectadas isoladamente, ou em qualquer combinação,
as superfícies articulares femuro-tibial interna (75% mais frequente),
femuro-tibial externa (26%) e femuro-patelar (48%). Frequentemente aparece
a atrofia do quadricípite. Os doentes com gonartrose podem dividir-se em
dois grupos principais.
1) Jovens, geralmente do sexo masculino com gonartrose unilateral devido a
traumatismo dos joelhos, nomeadamente a lesões meniscais;
2) Pessoas de meia idade ou mais idosas, predominantemente mulheres com
factores de risco identificáveis como a obesidade, os joelhos varos,
valgos ou recurvados.
Coxartrose - A coxartrose tem uma incidência semelhante em ambos
os sexos e frequentemente é atingida apenas uma das articulações. São
referidas várias causas locais que predispõem o aparecimento da doença,
nomeadamente o aumento do ângulo de obliquidade do tecto acetabular, a
coxa vara e a sub-luxação da cabeça femoral. A dor desencadeada pela
marcha é o sintoma mais importante. Localiza-se especialmente ao nível
da virilha, com irradiação para a face anterior da coxa. No entanto pode
ser: 1) Posterior e confundir-se com uma ciatalgia; 2) Surgir na face
externa da anca e confundir-se com a dor provocada pela trocanterite; 3)
Surgir isoladamente ao nível do joelho o que pode provocar problemas de
diagnóstico diferencial com a gonartrose. A rigidez após repouso é
frequente e muitos doentes têm dificuldade em se calçarem. A amplitude
dos movimentos passivos está diminuída, sendo a rotação interna
geralmente o movimento que está mais comprometido. A grande maioria das
coxartroses evoluem lentamente, havendo no entanto algumas que se agravam
em poucos meses.
OA das mãos
- A OA das mão é mais comum no sexo feminino do que no sexo masculino.
As articulações interfalângicas distais são as mais frequentemente
atingidas, seguindo-se as interfalângicas proximais. A evolução é
lenta e as articulações apresentam-se geralmente com um aspecto
moderadamente inflamatório, podendo ser muito dolorosas. Mais tardiamente
aparecem protuberâncias ósseas características, conhecidas por nódulos
de Heberden (nas articulações interfalângicas distais) e os nódulos de
Bouchard (nas articulações interfalângicas proximais). Estas articulações
podem apresentar também, erosões - OA erosiva. A fusão de articulações
interfalângicas com OA erosiva pode ser precipitada pela administração
de corticóides injectáveis. A artrose da primeira articulação
carpo-metacarpiana (rizartrose) também é mais frequente no sexo
feminino, sendo habitualmente muito dolorosa e incapacitante.
OA
da coluna vertebral - A maioria das pessoas com mais de 40 anos
apresenta alterações radiológicas de OA da coluna vertebral, parecendo
fazer parte do processo normal de envelhecimento. A correlação entre os
sintomas e os achados radiológicos é baixa, o que dificulta a análise
desta doença. A OA das articulações interapofisárias e a degenerescência
dos discos intervertebrais são processos diferentes mas intimamente
relacionados, coexistindo frequentemente. As «dores de costas» baixas
(lombalgias), fixas ou com irradiação, que se agravam com o permanecer
sentado ou de pé durante muito tempo, são os sintomas mais comuns da OA
vertebral. As dores evoluem geralmente por surtos e podem acompanhar-se de
contractura muscular. Quando há compromisso neurológico por compressão
das raízes nervosas ou da medula espinal, também são referidas
parestesias nos membros inferiores. Esta complicação pode ser muito
grave e provocar paraparésia espástica e incontinência dos esfíncteres.
O síndroma vertebro-basilar deve-se a uma compressão das artérias
vertebrais ou do plexo vertebral simpático que as envolve, devido a
prolapsos discais ou osteofitose das articulações unco-vertebrais ou
interapofisárias posteriores e provoca cervicalgias, tonturas e vertigens
que se exacerbam com os movimentos de lateralidade e extensão do pescoço.
A hiperostose vertebral anquilosante é uma forma de OA exuberante que
atinge a coluna vertebral e que se caracteriza pela formação de pontes
ósseas entre os corpos vertebrais, sendo sistematicamente poupadas as
articulações sacro-ilíacas, o que tem interesse para o diagnóstico
diferencial desta doença com a espondilite anquilosante.
OA
de outras articulações - Outras articulações poderão ser
afectadas pela OA, tais como a temporo-maxilar, a esterno-clavicular, a
acromio-clavicular, o ombro, o cotovelo e as pequenas articulações do pé.
6
Laboratório e imagiologia
Não sendo a OA uma doença sistémica as análises sanguíneas
convencionais usadas para detectar inflamação, deficiências imunológicas
e alterações metabólicas têm pouco valor diagnóstico. No entanto há
numerosos exames que podem se úteis no diagnóstico da OA.
|
Exames
complementares de diagnóstico na osteoartrose
|
| Técnicas
de imagem |
Radiografia
convencional
Macroradiografia
Tomografia axial computurizada
Ultrasonografia
Termografia
Ressonância magnética |
| Análise
do líquido sinovial |
Células
Partículas (cristais, fragmentos da cartilagem, etc.)
Bioquímica |
| Artroscopia |
Visualização
da articulação |
| Histopatologia |
|
Na OA não
complicada as análises são normais, o que ajuda a fazer o diagnóstico
diferencial com outras doenças reumatismais. No entanto deve ser lembrado
que a OA pode coexistir com outras artropatias. Os exames radiológicos
convencionais são os mais fáceis de obter, são os mais baratos e são o
mais importante meio de diagnóstico da OA. Um bom radiograma deve ter em
conta:
1) um bom contraste, de forma a poderem ser visualizados os tecidos moles
e a estrutura trabécular óssea;
2) um número adequado de planos de incidência;
3) o radiograma do joelho deve incluir a incidência com o paciente em
carga.
12
Quadro IV
|
Classificação
radiográfica da Osteoartrose
|
| Grau |
Classificação |
Descrição |
| 0 |
Normal |
Sem
características de AO |
| 1 |
Duvidosa |
Esboço
de osteófito, significado duvidoso |
| 2 |
Ligeira |
Osteófito,
manutenção da interlinha articular |
| 3 |
Moderada |
Moderada
diminuição da interlinha articular |
| 4 |
Severa |
Interlinha
articular muito diminuída com esclerose do osso subcondral |
7
4. Tratamento
13
Quadro V
|
Tratamento
da osteoartrose
|
| Deve
ser usada uma abordagem progressiva da OA, iniciando-se por medidas
educacionais de protecção do aparelho locomotor e só
posteriormente os medicamentos ou a cirurgia. |
| As
articulações com OA podem ser protegidas do desgaste excessivo com
a perda de peso, o uso de calçado que absorva o choque e outras
medidas simples. |
| Manter
a actividade do doente, incluindo das articulações afectadas,
assim como a amplitude dos movimentos e o estiramento muscular. |
| As
drogas devem ser usadas quando os sintomas são severos ou
persistentes ou ainda para ajudarem a manter a actividade. |
| A
cirurgia é possível para aliviar os sintomas persistentes e
graves. |
Os
objectivos do tratamento da OA são diminuir, ou se possível fazer
desaparecer, a dor e o desconforto, melhorar a capacidade funcional,
aumentando a mobilidade das articulações atingidas, evitar a atrofia dos
músculos adjacentes e prevenir o aparecimento de novas lesões ou o
agravamento das já existentes. O doente deve estar consciente de que é
portador duma doença crónica, benigna, na maior parte das vezes de bom
prognóstico e se, nestes casos, seguir um tratamento adequado pode ter
uma vida perfeitamente normal. Uma abordagem multidisciplinar do doente
com OA deve ser sempre considerada.
14
Quadro VI
|
Objectivos
do Tratamento da Osteoartrose
|
| Educação |
O
doente, os familiares e quem trata do doente devem compreender a
situação e saber o que podem fazer para ajudar |
Aliviar
os
Sintomas |
A
dor, a rigidez e outros sintomas da OA devem ser controlados o
melhor possível, com o menor risco que se conseguir |
Minimizar
a
Incapacidade |
Qualquer
diminuição da função ou incapacidade, deve ser minimizada
através de técnicas de reabilitação |
Limitar
a
Progressão |
Todos
os factores conhecidos que possam piorar a doença devem ser
evitados, todas as praticas que levem a evitar o risco de progressão
da doença devem ser instituídas, com o mínimo de riscos possíveis. |
Educação
- A educação do doente, da família e de quem dele trata, deve incluir o
ensino simples mas claro do que é a OA, de quais são os factores de
risco e como evitá-los. Os doentes deverão aprender as regras de protecção
do aparelho locomotor e de exercícios simples para melhorar a
sintomatologia.
15
Quadro
VII
|
Regras
de protecção do aparelho locomotor
|
Dormir
em cama dura de preferência em decúbito dorsal
Não permanecer muito tempo de pé ou sentado
Não sentar-se em sofás baixos e moles
Evitar pegar em objectos pesados
Distribuir as cargas pelos dois membros superiores
Evitar as flexões da coluna vertebral
Usar simples, prático e confortável
Usar sapatos confortáveis com contrafortes resistentes e saltos
baixos
Fazer pequenas caminhadas com períodos frequentes de repouso
Não utilizar transportes trepidantes
Ter um plano regular diário de exercícios físicos adequados à
sua situação
Evitar posturas incorrectas
Na gonartrose evitar andar de bicicleta, subir e descer escadas |
Fisioterapia - Os fisioterapeutas têm um papel importante na educação
do doente, levando-o a ter uma atitude positiva perante o seu problema e
persuadindo-os de que podem melhorar a sua qualidade de vida de forma
significativa. Exercícios isométricos, mobilizações, reeducação dos
doentes no uso das articulações atingidas, hidroterapia, dispositivos
que limitem transitoriamente a mobilidade articular, etc. são técnicas
importantes para a melhoria dos sintomas. As principais contra-indicações
para o uso da fisioterapia são a dor intensa à mobilização articular e
a destruição acentuada da articulação.
Terapia
Ocupacional - tal como o fisioterapeuta, o terapeuta ocupacional tem
um papel importante na educação do doente com OA. As técnicas de protecção
do aparelho locomotor e relaxamento podem ajudar o doente com OA,
particularmente os que têm dores intensas quando usam as articulações e
nos doentes ansiosos. O terapeuta ocupacional pode ajudar
significativamente os doentes com deficiência devido a OA com a aplicação
de talas, ortoteses e ainda com adaptações do ambiente e treino na
melhoria das actividades de vida diária.
Drogas
- As drogas usadas na OA são principalmente os analgésicos, os
anti-inflamatórios não esteróides (AINE), os corticóides, os
relaxantes musculares e os condroprotectores. Os analgésicos como
o paracetamol, o diflunisal, a clonixina e outros são usados
principalmente em doentes com dores moderadas e ocasionais, ou quando os
AINE estão contra-indicados. O uso de analgésicos de acção central é
controverso, só devendo ser iniciado depois da falência das outras terapêuticas.
Os AINE são os fármacos mais usados para tratar a OA. Os AINE são
eficazes no controlo da dor e rigidez da OA, tanto quando tomados por
curtos períodos como numa base de terapêutica «permanente», No entanto
os efeitos secundários destas drogas devem ser tidos em conta, em
especial quando prescritos a pessoas idosas. Deve ser sempre monitorizada
a função renal e hepática, o hemograma e estar atento às possíveis
lesões do aparelho digestivo. Não há diferenças significativas quanto
à eficácia dos vários AINE, pelo que a prescrição deverá ter em
conta principalmente os efeitos secundários. Os AINE que inibem
selectivamente a COX2 parecem ser mais seguros do que os não selectivos.
16
Quadro
VIII
|
Recomendações
|
| A
droga a iniciar o tratamento da OA deve ser o paracetamol (4 g/dia) |
| Se o
paracetamol não produzir efeitos satisfatórios deverá ser
substituído pelo ibuprofeno - o AINE com menor risco de utilização
(1,2 g/dia) |
| Se o
alívio dos sintomas for inadequado, a dose do paracetamol pode ser
aumentada (> 4g/dia), ou a do ibuprofeno (até 2,4 g/dia) ou
associar-se estes dois fármacos. |
| O
doente deve ter conhecimento do risco potencial de efeitos secundários
dos AINE, antes do início ou quando se muda o tratamento, assim
como das interacções medicamentosas e com o álcool. |
| O
tratamento prolongado com AINE e analgésicos deve ser reavaliado
com regularidade (pelo menos semestralmente). |
| Os
doentes devem ser encorajados a usar o tratamento "só quando
necessário". |
| O médico
deve estar atento à possibilidade do doente poder estar,
inadvertidamente a ingerir simultaneamente vários AINE. |
| Ainda
não foi demonstrada, com base na evidência, o efeito terapêutico
dos AINE de aplicação tópica. |
| A
profilaxia de rotina dos efeitos gastrintestinais dos AINE não é
adequada aos doentes com OA. No entanto o uso de medicamentos
protectores do aparelho gastrintestinal está indicado nos doentes
com risco de lesão digestiva, ou nos que apresentam dispepsia. |
| O médico
deverá estar especialmente atento aos doentes que consomem AINE e:
tenham antecedentes de doença péptica ulcerosa ou de intolerância
aos AINE; usem anticoagulantes, aspirina e corticoides; abusem de álcool;
história de hepatite, cirrose ou alcoolismo; insuficiência cardíaca
congestiva, síndroma nefrótico ou doença crónica do parênquima
renal (p.ex. nefropatia diabética); broncoconstrição. |
Os corticóides como agentes anti-inflamatórios potentes têm
aplicação na OA, mas têm muitos efeitos adversos pelo que devem ser
usados especialmente em administração intra-articular nos surtos agudos
de AO, situação em que há um componente inflamatório importante,
garantindo um efeito de "ponte", isto é, proporcionando um alívio
sintomático até que outros fármacos iniciem o seu efeito. As articulações
que mais frequentemente são sujeitas a este procedimento são o joelho,
ombro, punho e tíbio-társica. Não devem ser infiltradas simultaneamente
várias grandes articulações devido à possibilidade de supressão do
eixo hipotálamo-hipófise-supra-renal. Os corticóides mais usados são a
betametasona, metilprednisolona e prednisolona. Os relaxantes
musculares são usados quando a contratura muscular é um factor
importante na génese da dor ou contribui para o seu agravamento. As drogas
de acção lenta ou modificadoras da OA, ainda em investigação
dividem-se em dois grupos:
1- sintomáticas como o complexo glicosaminoglicanos, o polisulfato de
glicosaminoglicanos, o sulfato de glicosamina e outros, que melhoram a dor
e a função articular;
2 - modificadoras da doença, como a cloroquina, a hidroxicloroquina, a
doxiciclina, a diacereína (já comercializada) e outras que previnem,
retardam ou revertem o processo osteoartrósico.
Cirurgia
- Há muitos procedimentos cirúrgicos disponíveis para o tratamento da
OA sendo geralmente aplicados na OA avançada, refractária a outras terapêuticas.
O tratamento cirúrgico visa reparar a cartilagem, corrigir
desalinhamentos articulares, ou uma abordagem mais radical como o
artrodese e sobretudo a artroplastia. A artrodese usa-se preferencialmente
em articulações em que a perda de mobilidade não é problemática
(tibiotársica, subastragaliana). As artroplastias totais da anca e as
osteotomias, sobretudo para realinhamento das articulações a nível do
joelho são de primordial importância para que muitos doentes evitem a
cadeira de rodas e melhorem significativamente a sua qualidade de vida.
Outras
terapêuticas - A utilização de águas termais, principalmente as
sulfúricas, têm-se mostrado úteis no alívio das dores dos doentes com
OA. Em contrapartida, a acupunctura e a estimulação nervosa transcutânea
não têm produzido bons resultados.
8
Pontos práticos a reter
A OA é um conjunto heterogéneo de situações clínicas, com características
patológicas e radiológicas comuns.Os principais sinais e sintomas são:
1) a dor, principalmente provocada pela utilização das articulações
atingidas;
2) a rigidez após repouso;
3) a diminuição da amplitude dos movimentos;
4) degenerescência da cartilagem acompanhada de uma reacção hipertrófica
do osso subcondral;
5) diminuição da interlinha articular;
6) maior incidência a partir dos quarenta anos em ambos os sexos.
Os doentes devem estar conscientes de que são portadores de uma doença
crónica, benigna, na maior parte das vezes de bom prognóstico e se
seguirem um tratamento adequado podem ter uma vida perfeitamente normal.
Os objectivos do tratamento da OA são diminuir, ou se possível fazer
desaparecer a dor e o desconforto, melhorar a capacidade funcional,
aumentando a mobilidade das articulações atingidas, evitar a atrofia dos
músculos adjacentes e prevenir o aparecimento de novas lesões ou o
agravamento das já existentes.
A abordagem
do doente com OA deve ser progressiva
17
Quadro IX
|
Medidas
a desenvolver com todos os doentes com OA
|
| Educação,
aconselhamento, tranquilização acerca da benignidade da doença |
| Ensino
de exercícios apropriados para a manutenção da mobilidade
articular e da força muscular |
18
Quadro X
|
Medidas
a desenvolver com alguns doentes com OA grave
|
| Ensino
de técnicas de protecção das articulações; rever funções/disfunções |
| Ajudas
técnicas de compensação das incapacidades (alteração do calçado,
bengalas, etc.) |
| Administração
de analgésicos para combater a dor (paracetamol) |
| Início
descontinuado de AINE |
19
Quadro XI
|
Medidas
a desenvolver com a minoria dos doentes - doença severa
|
| Aplicação
de meios físicos para alívio dos sintomas |
| Corticoides
intra-articulares |
| Sinovectomia
química |
| Cirurgia |
20
Bibliografia
Amadio
P, Cummings DM, Amadio PB. AINEs revisitados. Selecção, monitorização
e uso seguro. Postgraduate Medicine 1998; 2:72-84.
Baumert PW.
Acute Infammation after injury. Postgraduate Medicine 1995; 2:35-49.
Broeiro P,
Ramos V. Patologia múltipla e polifarmácia no idoso. Revista Portuguesa
de Clínica Geral 1997; 1:8-21.
Buckle
PW.Work factores and upper limb disorders. BMJ 1997;315:1360-3.
Carr MM,
Freiberg A. Osteoarthritis of the Thumb: Clinical Aspects and Management.
American Family Physician 1994; 5:995-1000
Eccles M,
Freemantle N, Manson J. North of England evidence based guidelines
development project: summary guideline for non-steroidal anti-inflamatory
drugs versus basic analgesia in treating the pain of degenerative
arthritis. BMJ 1998; 317:526-30.
Genovese
MC. Injecções articulares e dos tecidos moles. Postgraduate Medicine
1999; 1:50-60.
Goroll AH,
May LA, Mulley JrAG. Primary Care Medicine. JB Lipincott Company,
Philadelphia 1987; 696-700
Griffoth
HW, Dambro MR. The 5 minute clinical consult. LEA & Febiger,
Pensilvania 1994.
Hochberg
MC, Altman RD, Brandt KD, Clark BM, Dieppe PA, Griffin MR,
Moskowitz
RW, Schnitzer TJ. Guidelines for the Medical Management of Osteoarthritis,
Part II, Osteoarthritis of the Knee. Arthritis & Rheumatism 1995;
11:1541-6
Índice
Nacional Terapêutico. Lisboa: Tupan editores, 1998; 64.
Klippel JH,
Dieppe PA. Rheumatology. Mosby - Year Book Europe Limited, London 1994.
Lee JA.
Doença Articular Degenerativa do Joelho no Adulto, Série de Normas de
Orientação de Cuidados Médicos. Postgraduate Medicine 1998; 5:109-21.
Petrides S.
Osteopatia e quiroprática. Update 1998; 114:32-6.
Queiroz MV.
Reumatologia Clínica. Edições Técnicas, Lisboa 1996.
Ranita VV.
O clínico geral e a doença articular degenerativa. Objectivos e métodos
terapêuticos. Revista Portuguesa de Clínica Geral 1996; 3:231-7.
Simões ME.
Importância Clínica da Inibição Selectiva da COX2, Papel do Meloxicam.
Cadernos de Reumatologia 1998; 4:3-7
Tavares MG.
Caracterização dos motivos de consulta em Clínica Geral/Medicina
Familiar. Revista Portuguesa de Clínica Geral 1997; 3:198-206
Vollenhoven
RF. Corticosteróides nas doenças reumáticas. Postgraduate Medicine
1999; 1:64-70
Zurro MA, Pérez
jfc. Manual de Atencion Primaria. Ediciones Doyma, AS, Barcelona 1989;
435-43.
|

